Calce: Carmen D. Zorrilla, profesora de Obstetricia y Ginecología e investigadora de la Escuela de Medicina de la UPR.
Los diagnósticos de VIH en Puerto Rico disminuyeron en 31 % entre los años 2015 y 2019, tras los avances en la prevención y el desarrollo de más de 30 medicamentos para tratar la enfermedad. Durante este periodo, la mayoría de los nuevos casos de VIH correspondieron a personas de 25 a 34 años, mientras que los diagnósticos de SIDA, una etapa más avanzada de la infección, se registraron principalmente entre los 45 y 54 años.
“La infección por VIH ha provocado la muerte de más de 35 millones de personas en el mundo, con mayor prevalencia en África. En Puerto Rico la situación está estable”, explicó Carmen D. Zorrilla, profesora de Obstetricia y Ginecología e investigadora de la Escuela de Medicina de la UPR.
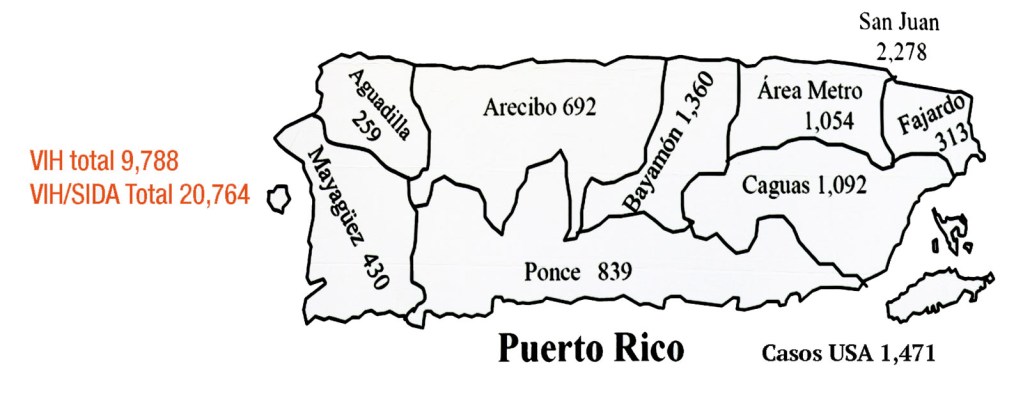
En la Isla hay registradas un total de 9,788 personas viviendo con VIH, con una mayor concentración de casos en San Juan (2,278), el área metropolitana (1,054) y Caguas (1,092), seguidos por Ponce, Mayagüez, Aguadilla y Fajardo. Cuando se suman los casos de SIDA, la cifra total asciende a 20,764 personas.
“El virus no se transmite por vías respiratorias y hoy contamos con medicamentos muy potentes que reducen la carga viral por hasta seis meses, evitando la transmisión. Durante ese periodo incluso se pueden tener relaciones sexuales sin protección mientras la enfermedad no está detectable”, añadió Zorrilla sobre la enfermedad descubierta en 1983.
La especialista advirtió, sin embargo, que el panorama cambia cuando se trata de pacientes sin diagnóstico o sin tratamiento, pues estos sí pueden transmitir la infección y requieren medidas estrictas en los hospitales.
“La mayoría de los pacientes en Puerto Rico están no detectables y ya no vemos transmisión de madre a infante. Pero en los hospitales todavía hay temor en el personal y el paciente lo percibe. Las guías del CDC necesitan actualizarse porque mencionan solo dos medicamentos cuando ya existen más de 30. Queremos revisar las indicaciones para el riesgo ocupacional y sexual”, indicó Zorrilla.
Continúa el estigma
Los avances de la Medicina han permitido que personas con conductas de riesgo puedan prevenir la infección mediante profilaxis, y que el personal médico cuente con medidas para evitar exposición ocupacional. No obstante, la especialista recalca que el mayor reto sigue siendo revelar un diagnóstico cargado de estigma.
“El estigma persiste, no solo por el VIH, también por sífilis, herpes y el uso de sustancias. Las personas temen perder su trabajo o ser abandonados por su pareja. Por eso hay que trabajar en educar al personal médico, a la sociedad y a los individuos. Debemos decir ‘persona con diagnóstico de VIH’ y no usar términos que minimizan la humanidad del paciente, porque no van a querer regresar y recibir instrucciones para sus tratamientos”, puntualizó.
Roberto A. Calderón Santiago
El mensaje debe ser que no están solos. Es vital educar sobre infecciones comunes como pulmonía, consideraciones especiales en mujeres embarazadas y consultar con Obstetricia, realizar pruebas de hepatitis en casos de uso de drogas intravenosas y garantizar que ningún paciente sea discriminado por un diagnóstico de VIH.
Para los hospitales del País, el reto actual es fortalecer la capacidad clínica y administrativa para lograr un abordaje integral y ético durante la hospitalización, alineado a las guías clínicas vigentes y a estrategias de continuidad de cuidado.
Por su parte, Roberto A. Calderón Santiago, especialista en Medicina Interna y Tratamiento del VIH y consultor del Hospital Menonita Médico Tratante, Centro ARARAT, destacó que cada vez más pacientes jóvenes y en edad productiva llegan a las salas de emergencia en etapas muy avanzadas. “El estigma los paraliza. No se atreven a buscar ayuda, llegan por complicaciones y cuando su sistema inmunológico está profundamente comprometido”, señaló.
De acuerdo con las guías del CDC y el Departamento de Salud de Puerto Rico, una vez se recibe al paciente los hospitales deben realizar una evaluación inicial, verificar el estatus inmunológico y comorbilidades, ordenar laboratorios básicos, confirmar si el paciente está en tratamiento y coordinar consultas con Infectología. También se debe dar continuidad y ajustar las terapias según las necesidades del paciente, evaluar profilaxis contra infecciones oportunistas y establecer conexión con programas y centros de ayuda.
“El mensaje debe ser que no están solos. Es vital educar sobre infecciones comunes como pulmonía, consideraciones especiales en mujeres embarazadas y consultar con Obstetricia, realizar pruebas de hepatitis en casos de uso de drogas intravenosas y garantizar que ningún paciente sea discriminado por un diagnóstico de VIH. Los protocolos prohíben negarle el ingreso a ningún paciente”, concluyó Calderón.








